Многим известны лишь общие факты про болезнь Паркинсона. Узнать, что это за заболевание, симптомы и первые признаки у мужчин и женщин, стадии развития, причины возникновения – вы сможете, прочитав эту статью.
Болезнь Паркинсона — это одно из прогрессирующих заболеваний нервной системы человека, при котором происходит разрушение и гибель клеток головного мозга, а пациент утрачивает контроль за телесными движениями.
Прежде чем вы узнаете всё о болезни Паркинсона, предлагаю несколько фактов:
▪️По данным Всемирной Организации Здравоохранения, болезнь Паркинсона стоит на втором месте после болезни Альцгеймера среди всех нейродегенеративных расстройств.
▪️По наследству в большинстве случаев передаётся не сама болезнь Паркинсона, а риск или предрасположенность ею заболеть, иногда — через поколение.
▪️Только для страдающих заболеванием Паркинсона характерен особый вид мышечной дрожи — тремор покоя.
▪️Частота распространения заболевания в мире в 150-200 человек на каждые 100 тысяч населения оценивается как высокая.
▪️Неблагоприятные внешние обстоятельства, работа на вредных химических производствах, загрязнённая атмосфера часто становятся причинами развития заболевания.
Работа в сельском хозяйстве при постоянном контакте с пестицидами повышает риск заболеть синдромом Паркинсона более чем на 40 процентов. Даже использование токсичных химикатов в своём саду или приусадебном участке иногда может стать решающей причиной возникновения синдрома.
Джеймс Паркинсон был врачом «лондонской провинции». На основании своих наблюдений за простыми людьми на улицах, он составил описание характерного неврологического расстройства. Его «Эссе о дрожательном параличе» было опубликовано в 1817 году.
В этой работе Паркинсон подробно описал свои наблюдения за несколькими больными с мышечной ригидностью, патологической походкой, просящей позой, отсутствием мимики, тремором, постуральной неустойчивостью. Джеймс Паркинсон наблюдал и описал болезнь, которая сопровождается затруднением движений, утратой координации и поддержания позы.
Кстати, эссе Паркинсона с подробным описанием признаков болезни, оставалось незамеченным в течение нескольких десятилетий. Труд не нашёл признания при жизни автора. Позднее, по инициативе французского психиатра и невролога Жана Мартена Шарко болезнь получила имя Джеймса Паркинсона и была выделена в отдельное заболевание.
Жан Мартен Шарко
Что такое болезнь Паркинсона?
Давайте разберёмся, что такое болезнь Паркинсона простыми словами. Болезнь Паркинсона — это недуг мозга, нейродегенеративное расстройство, которое чаще поражает людей старшего возраста. При заболевании определённые ткани мозга лишаются способности нормального функционирования и постепенно умирают. При болезни Паркинсона умирают области мозга, которые вырабатывают дофамин.
Значение дофамина в работе ЦНС многогранно. Дофамин — нейромедиатор, известный «гормон радости», он воплощает ощущение удовольствия. Дофамин играет ключевую роль в общей двигательной активности тела, точной координации движений и мышечных сокращений. Одна из причин болезни Паркинсона — нехватка сигнальной молекулы дофамина в определённых маршрутах передачи сигналов в головном мозге.
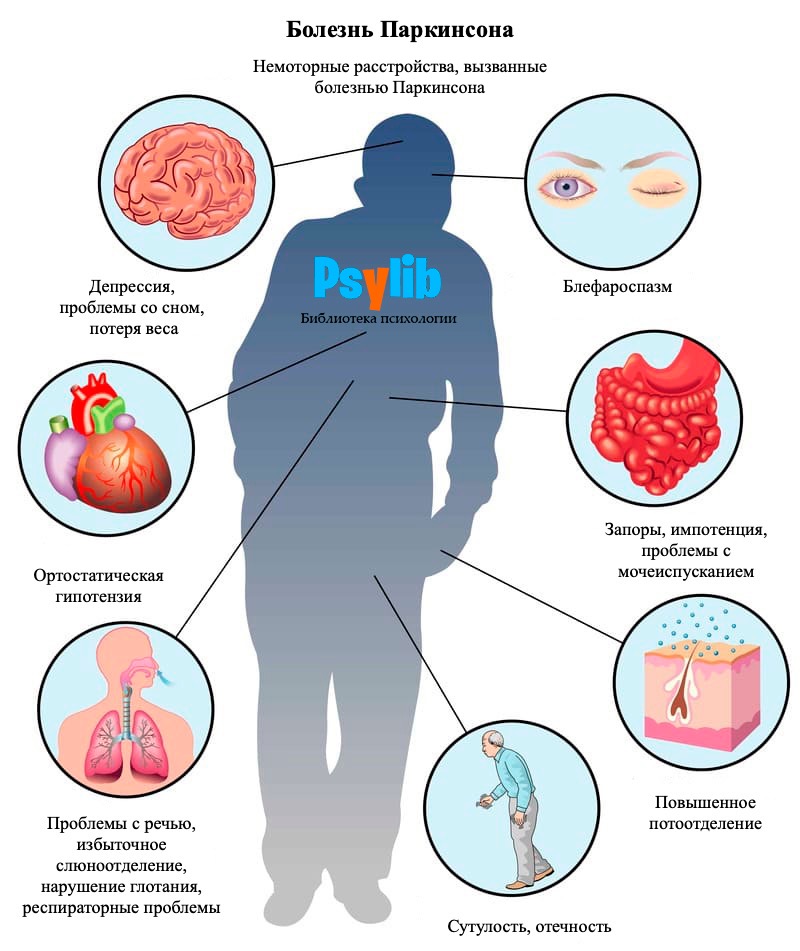
Болезнь Паркинсона характеризуется двигательными проявлениями. Для любой стадии болезни характерно проявление психических расстройств — повышенная потребность во внимании и признании, тревожность, вспышки раздражительности и последующие раскаяния, неуверенность, усталость, пассивность, утрата интереса, депрессия, меланхолия.
Во многих случаях психические расстройства обнаруживаются гораздо ранее телесных изменений. При поздних этапах болезни Паркинсона психические проявления — астеническое, тревожное, депрессивное расстройство и деменция — зачастую доминируют над моторными признаками и существенно ухудшают качество жизни пациентов и их близких.
При болезни Паркинсона важно проводить анализ факторов и закономерностей проявления и динамики психических расстройств.
Причины болезни Паркинсона
После того как в конце XIX века расстройство выделили в отдельное заболевание, встал вопрос, от чего появляется болезнь Паркинсона. Учёные всего мира пытались выяснить, о поражении каких структур свидетельствуют симптомы болезни Паркинсона.
Французский невропатолог Э. Бриссо в конце XIX в. внёс предположение о том, отдел среднего мозга, ответственный за большинство физиологических функций, является местом, откуда начинается болезнь.
В начале XX века немецкий невролог Ф. Леви обнаружил в клетках мозга особые тельца («тельца Леви»). Такие белковые образования встречаются в клетках ствола мозга при Болезни Паркинсона, Деменции, болезни Альцгеймера.
Русский невролог К.Н. Третьяков в 1919 г. создал теорию, связанную с формированием болезни Паркинсона в чёрной субстанции мозга. Учёные говорят, что благодаря Третьякову они точно знают, «где начинается болезнь Паркинсона». Согласно теории Третьякова в этой части мозга происходят двигательные нарушения, изменения вегетативных функций и мышечного тонуса.
В 50-е годы двадцатого века учёные вплотную приступили к изучению биохимических изменений, которые лежат в основе болезни Паркинсона.
Шведский учёный Арвид Карлссон в 1959 году опубликовал результаты исследования воздействия нейромедиатора дофамина — посредника при передаче импульса от нервной клетки к мышечной ткани — на страдающих болезнью Паркинсона. Через сорок лет за это открытие шведскому учёному была присуждена Нобелевская премия по физиологии и медицине.
Организм человека так устроен, что до последнего момента пластичные механизмы мозга пытаются компенсировать уровень дофамина. Поэтому, когда заболевание Паркинсона проявляется симптомами, это означает, что болезнь уже в течение многих лет живёт в мозге человека. По некоторым данным, патологические процессы начинаются за десять-двадцать лет до наступления симптомов.
Предрасположенность к болезни Паркинсона может передаваться по наследству. Проживание рядом с крупными промышленными производствами, автотрассами, железнодорожными путями, длительный контакт с вредными химическими препаратами может спровоцировать болезнь и повлиять на возникновение синдрома паркинсонизма.
Травмы, опухоли и инфекции (особенно — клещевой энцефалит) головного мозга являются значимыми причинами возникновения заболевания. Паркенсоновая болезнь может возникнуть на фоне хронической нехватки витамина D.
Пациенты с болезнью Паркинсона имеют схожие симптомы, но есть много разных причин, почему они развиваются.
✔️ Причины болезни Паркинсона у женщин
Нейродегенеративное расстройство болезнь Паркинсона — предпочитает мужчин женщинам. Но это не значит, что женщины не болеют. В последнее время наблюдается рост пациенток, страдающих заболеванием. Более того, снижается возраст, когда диагностируется синдром Паркинсона у женщин. Нередки случаи, когда болезнь Паркинсона у женщин определяют в возрасте около 40 лет!
Вот список того, что ещё провоцирует болезнь Паркинсона у женщин, определяя симптомы и признаки синдрома:
- дисфункция яичников;
- более трёх беременностей;
- гистерэктомия;
- ранний климакс.
✔️ Причины болезни Паркинсона у мужчин
Мужчины страдают болезнью Паркинсона гораздо чаще, чем женщины. Причины болезни Паркинсона у мужчин не установлены точно. Известны некоторые факторы-катализаторы. У пятой части пациентов-мужчин выявлены близкие родственники, страдающие паркинсонизмом. У некоторых мужчин заболевание развивается на фоне опухоли мозга или энцефалита, применения психотропных препаратов, отравления пестицидами, химикатами, солями тяжёлых металлов.
Признаки болезни Паркинсона у мужчин нередко направляют докторов по ложному пути. Симптомы могут совпадать с другими заболеваниями: проблемы с мочеиспусканием и пищеварительным трактом, тихая или невнятная речь, ухудшение памяти, беспокойный сон, снижение обоняния. Чтобы диагностировать заболевание у мужчин, врач должен исключить инсульты, черепно-мозговые травмы, отравления, опухоль мозга.
Постепенно проявляются двигательные признаки болезни Паркинсона у мужчин — замедление и скованность движений, снижение подвижности мимики (лицо как «застывшая маска»), мелкий тремор рук и головы, который усиливается при эмоциональных и физических нагрузках, развивается деменция.
Течение и прогрессирование болезни связывают с интимной стороной жизни пациентов. Проведённые длительные исследования показали, что у более активных в сексуальном смысле пациентов болезнь прогрессировала значительно медленнее. Учёные связали это с тем, что половой акт требует координации, высокой концентрации и контроля движений.
☞ Уточнение — в панели тестируемых участвовали мужчины с недавно диагностированной болезнью Паркинсона, нормальной эректильной функцией и отсутствием серьёзных сердечно-сосудистых заболеваний. Одновременно проведённые подобные тестирования среди женщин не выявили корреляции между сексуальной активностью и смягчением проявления симптомов болезни Паркинсона у наблюдаемых женщин.
Причины возникновения болезни Паркинсона до сих пор являются предметом исследований и дискуссий у представителей научного мира. Официально принято считать, что болезнь Паркинсона начинается в мозге, разрушает двигательные центры и приводит к нарушениям движения и тремору.
Журнал Brain в 2018 году опубликовал новое исследование, которое позволяет взглянуть на болезнь Паркинсона в новом свете. Исследование показывает, что генетическая мутация может менять реакцию иммунных клеток на обычные инфекции типа простуды. Из-за этого в головном мозге может развиться воспалительная реакция, которая приведёт к развитию болезни — возникновению патологической паркинсонической цепочке.
Однако, даже если это предположение подтвердится, оно не открывает новых путей лечения болезни Паркинсона.
Периодически появляется информация о том, что болезнь Паркинсона может зарождаться в кишечнике. Эта гипотеза уже получила несколько подтверждений. Новые подтверждения группы учёных из Швеции и США опубликованы в журнале Nature Genetics. Согласно их исследований не только дофамины, но и энтеральные нейроны играют важную роль в развитии болезни Паркинсона. А энтеральная нервная система является частью вегетативной нервной системы, регулирует работу органов ЖКТ и мочевыделительной системы.
Болезнь Паркинсона: симптомы и признаки
Симптомы Паркинсона заболевания развиваются постепенно. Распространённое мнение, что болезнь Паркинсона — это лишь моторные двигательные нарушения, тремор и соответствующие позы. Рассмотрим, как проявляется болезнь Паркинсона на ранних стадиях. Некоторые первые признаки болезни Паркинсона, немоторные её проявления, могут помочь поставить диагноз задолго до появления характерного тремора.
В знаменитом эссе Джеймса Паркинсона сказано, что заболевание протекает без поражения «разума и чувств». Возможно, на момент написания эссе, в 1817 году, продолжительность жизни была настолько меньше, что наблюдательному Паркинсону не удалось встретить проявление старческой деменции при прогрессировании заболевания. В действительности при болезни Паркинсона симптомы и признаки деменции у пожилых мужчин и женщин распространены.
Кроме этого, около половины страдающих паркинсоновой болезнью, испытывают галлюцинации разной степени выраженности: пациентам кажется, что кто-то ходит рядом с ними или «кто-то ещё» присутствует в комнате. Ещё совсем недавно считали, что галлюцинации появляются на поздних стадиях данной патологии. Однако последние исследования испанских учёных доказали, что пациенты, страдающие паркинсонизмом, испытывали визуальные, тактильные или слуховые галлюцинации на ранних стадиях недуга.
Из современных реалий при болезни Паркинсона следует, что «заболевание — уже в теле» до появления проблем с движением.
Ранний «Паркинсон» можно распознать по расстройству сна и проблемам с обонянием. Немоторные проявления болезни не взаимосвязаны.
Когда пациентов просили вспомнить то время, которое предшествовало постановке диагноза по моторным нарушениям, они говорили, что испытывали депрессию, проблемы со сном, ухудшение обоняния.
▪️Люди вспоминали, что испытывали расстройство сна и видели реалистичные сновидения, от которых спящий дёргался и двигался во сне. Это происходило от того, что разрушались механизмы нервной системы, которые отвечают за удержание тела в покое.
▪️Пациенты вспоминали, что задолго до постановки диагноза испытывали тревожные и депрессивные расстройства, трудности с приёмом пищи и с тем, чтобы выполнять два действия одновременно.
▪️Пациенты с паркинсонизмом отмечали, что из-за сложности мелкой моторики у них менялся почерк, он становился корявым, мелким, неразборчивым.
▪️Нарушения в системе обоняния объясняет ухудшение восприятия запахов. Проблемы с обонянием впоследствии приводят к деградации нижней стволовой части мозга.
▪️Речь пациентов становилась нечёткой и невнятной задолго до появления явных признаков прогрессирования заболевания и проявления двигательных нарушений
На сегодняшний день уверенно диагностировать болезнь Паркинсона до появления характерных проблем с передвижением невозможно. Но к этому времени, к сожалению, патология уже сильно развита.
Ранние немоторные симптомы болезни Паркинсона необходимо использовать в качестве сигналов для анализа происхождения болезни.
Стадии болезни Паркинсона
Болезнь Паркинсона непрерывно прогрессирует в организме. Специалисты по анатомии из немецкого Университета Гёте указывают, что развитие болезни Паркинсона проходит ряд стадий: от немоторных симптомов болезнь прогрессирует моторными признаками. Скорость прогрессирования болезни у каждого разная. Каждая стадия может длиться от нескольких месяцев до нескольких лет. Проблемы с движением наступают на третьей или четвёртой стадии заболевания. На последних стадиях течения болезни Паркинсона когнитивные проблемы перерастают в деменцию.
Разберём стадии болезни Паркинсона и их длительность
▪️ Болезнь Паркинсона: 1 стадия по Хен-Яру
Болезнь Паркинсона — 1 стадия по Хен и Яру — определяется появлением тремора конечностей только одной стороны тела. Болезнь Паркинсона в начальной стадии может характеризоваться небольшими изменениями в положении тела и мимике. При этом не наблюдается никаких изменений в походке, трудностей движения, нет скованности в осуществлении ежедневных дел.
▪️ Болезнь Паркинсона: 2 стадия по Хен-Яру
Болезнь Паркинсона во 2 стадии становится двусторонней, на этом этапе затрагиваются конечности уже обеих половин тела. Однако, постуральные нарушения у пациентов не наблюдаются. Во второй стадии может измениться походка, часто замедляется речь. Сильно «беднеет» мимика.
▪️ Болезнь Паркинсона: 3 стадия по Хен-Яру
Болезнь Паркинсона и её 3 стадия дают умеренную постуральную неустойчивость. 3 стадия болезни Паркинсона характеризуется тем, что больному становится сложнее держать равновесие при ходьбе. Походка становится торопливой, «семенящей».
▪️ Болезнь Паркинсона: 4 стадия по Хен-Яру
4 стадия болезни Паркинсона определяется, когда пациент может передвигаться лишь на короткие расстояния. На четвёртой стадии больной скован в движениях, со стороны это напоминает замедленную съёмку. На этой стадии может уменьшиться тремор. Со временем походка больного становится шаркающая, положение тела неустойчивым, больной утрачивает способность самостоятельного передвижения и нуждается в посторонней помощи.
▪️ Болезнь Паркинсона: 5 стадия по Хен-Яру
Болезнь Паркинсона на поздних стадиях приковывает пациента к инвалидному креслу или кровати. У больных возникают проблемы с глотанием, дефекацией, мочеиспусканием, тонус сгибательных мышц туловища критически повышается. Возникает тяжёлая депрессия, больным часто снятся кошмары. Могут развиться признаки деменции. На пятом этапе болезни Паркинсона развиваются вегетативные аффективные психозы. Этот этап — последняя стадия болезни Паркинсона перед смертью, она длится от нескольких месяцев до нескольких лет. Всё зависит от скорости развития необратимых процессов в организме больного.
Диагностика Паркинсона
Диагностика болезни Паркинсона характеризуется трудностью постановки диагноза на ранних стадиях и явным проявлением болезни на более поздних этапах.
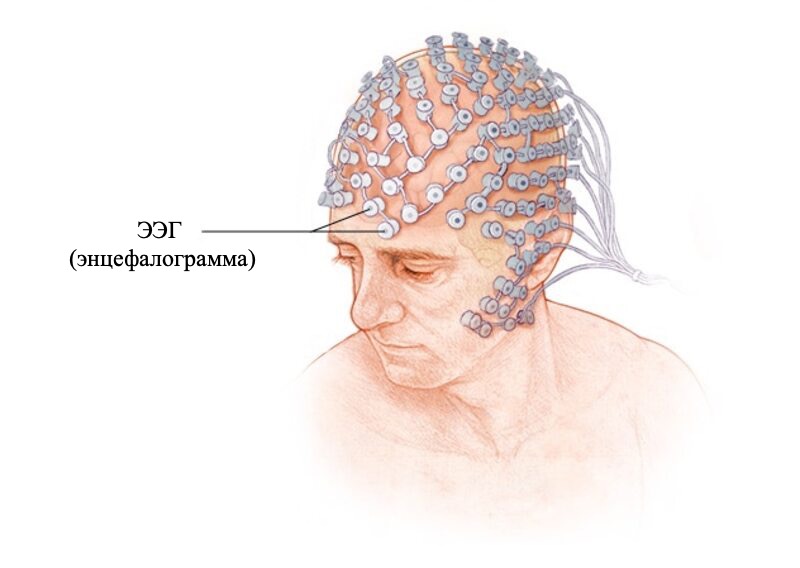
Чтобы диагностировать болезнь, пациенту назначают неврологический осмотр, электроэнцефалографию, биохимические анализы, МРТ головного мозга, миографию и ряд других исследований.

Как и все заболевания, болезнь Паркинсона диагностика начинается со сбора информации о родственниках, о первых симптомах, времени их появления и скорости прогрессирования, оцениваются риски возникновения болезни. Врачу необходимо исключить сопутствующие патологии и другие заболевания мозга, для этого назначают МРТ.
Врач всегда обращает внимание на медлительность, низкую активность пациента, изменения речи, голоса, почерка, на характерную «просящую» позу и на сочетание двух симптомов (тремор+пожилой возраст).
Диагноз Паркинсона помогает поставить установленная гиперэхогенность — усиление железа. Гиперэхогенность устанавливается на основании инструментального метода — УЗИ внутренних органов и определяется тем, что ткани из-за сильной плотности отражают и мешают проникновению узи-волн в более глубокие слои.
При наличии моторных двигательных проблем для установки диагноза врач может назначить больному курс соответствующих медикаментов. Диагноз болезнь Паркинсона можно поставить, если по окончании курса произошли клинические улучшения состояния. Но этот метод сомнительный, так как все медикаменты от болезни Паркинсона отличаются сильными побочными эффектами (самый опасный — меланома кожи).
Для подтверждения (не установки) диагноза и контроля лечения страдающим болезнью Паркинсона больному могут назначить ЭЭГ (энцефалограмму). На основании этого исследования можно увидеть замедление волн активности головного мозга при болезни Паркинсона.
При назначении компьютерной томографии головного мозга (КТ) выявляются структурные изменения в мозге, которые характеризуют болезнь Паркинсона. Однако, эти изменения, неспецифичны и соответствуют ряду других заболеваний.
В перспективе возможно, что ранний точный диагноз болезни Паркинсона смогут ставить на основании анализа крови. На сегодняшний день эти методы находятся в разработке.
В перспективе возможно, что ранний диагноз болезни Паркинсона смогут ставить на основании анализа крови. На сегодняшний день эти методы находятся в разработке.

Врач-психоневролог РНПЦ неврологии и нейрохирургии г. Минск.
Практикующий психоневролог, специализируюсь на диагностике и лечении стрессовых состояний, неврозов и психосоматических расстройств. Увлекаюсь йогой и люблю читать.









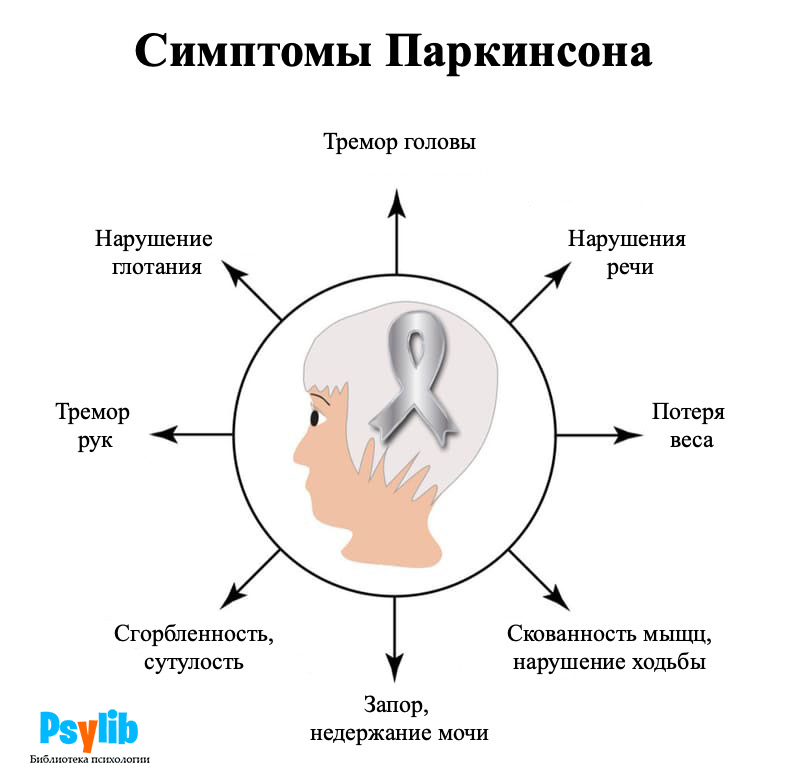
Для Паркинсона характерна поза, как будто человек склоняется перед вами, чтобы что-то попросить. Такая поза многих стареньких людей выглядит вполне привычно, думаю, что поздний Паркинсон у большинства даже не диагностируют в простых региональных поликлиниках. И тремор тоже, дрожь в руках у людей почтенного возраста нас не удивляет.
При этом болезнь Паркинсона всё больше поражает молодых. Неужели экология и наша «синтетическая» жизнь и здесь постарались?
Моя соседка умерла от Паркинсона, 64 года, последние пару месяцев лежала, от лекарств побочка сильная была. Болезнь развивалась стремительно.
Обнаружили у нее болезнь по тремору сильному, но в конце уже тремора не было, там всё тело как закостенело.
Родственники собрались, вспоминали, у кого у них в роду было подобное. Вспомнили, что бабушка моей соседки умерла от подобной болезни, но без официального диагноза Паркинсона. Врачи говорят, что наследственность при паркинсонизме надо искать через поколение.
Ужасная болезнь. Папу в 68 лет лечили два года не от того. Как диагноз Паркинсона поставили за полгода сгорел. В российских регионах на все эти старческие недуги врачи не обращают никакого внимания. Под 70 лет? Ну что вы хотите пожил, а дальше уж как получится.
СИМПТОМЫ ЗАБОЛЕВАНИЯ ЯСНЫ И ОЧЕВИДНЫ. ВРАЧИ НЕ МОГУТ ОПРЕДЕЛИТЬ ЗАБОЛЕВАНИЕ. В РЕЗУЛЬТАТЕ ПЕРЕД СМЕРТЬЮ У ЧЕЛОВЕКА ОПРЕДЕЛЯЮТ ПАРКИНСОН… В КРАЙНЕМ СЛУЧАЕ ПИЧКАЮТ ВСЕВОЗМОЖНЫМИ ЛЕКАРСТВАМИ И ЧЕЛОВЕК УМИРАЕТ СКОРЕЕ ВСЕГО ОТ ХИМИИ. ПО НЕКОТОРЫМ ПРЕДПОЛОЖЕНИЯМ ЧЕЛОВЕК ЭТОЙ БОЛЕЗНЬЮ ЗАБОЛЕВАЕТ ОТ ЗАГРЯЗНЕННОСТИ ОКРУЖАЮЩЕЙ СРЕДЫ ИМЕННО ХИМИЕЙ ИЛИ БОЛЕЕ ТОГО ТЯЖЕЛЫМИ МЕТАЛЛАМИ. ТАК ПОЧЕМУ ЖЕ ВРАЧАМИ НЕ РАССМОТРЕТЬ ЛЕЧЕНИЕ В ВИДЕ ОЧИЩЕНИЯ ОТ ХИМИИ И ПРОЧЕЙ ВРЕДНОСТИ…